השתלת עצם – תהליכים לפני ביצוע השתלת שיניים
ככלל, מבוססת פרוצדורת השתלת השיניים על השתלת שתל דנטלי בצורת בורג אל תוך עצם הלסת. במקרים בהם מסת העצם באזור ההשתלה, אינה מספיקה לצורך קיבוע השתלים כנדרש, ניתן לבצע השתלת עצם או הרמת סינוס, שהיא מקרה פרטי של השתלת עצם באזור השיניים הטוחנות של הלסת העליונה. טכנולוגיות הטיפול כיום, מאפשרות להשלים את מהלך הטיפול בצורה מדויקת ובמפגש אחד ויחיד.
ד״ר מאיר ממרייב - השתלת עצם
- ניסיון של למעלה מ-25 שנים.
- דגש על טיפול אישי ומקצועי המותאם לצורכי המטופל.
- שימוש בטכנולוגיות המתקדמות ביותר בתחום רפואת השיניים.
- מחויבות למצוינות והקפדה על סטנדרטים גבוהים של שירות.
מהי אוגמנטציה/השתלת עצם?
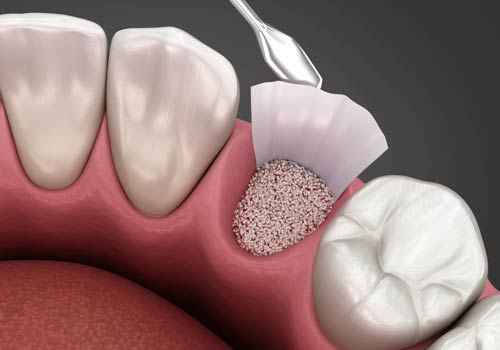
הגדלה או השתלת עצם היא הליך כירורגי המשמש להשלמת רקמת עצם באזורים שבהם היא חסרה או לא מספקת. זה נעשה בדרך כלל כדי לשפר את הנפח, הצפיפות או החוזק של רקמת העצם על מנת לתמוך בשתלים או כדי לשפר את הריפוי לאחר שבר.
רקמת העצם נקצרת מחלק אחר בגוף, מתקבלת מתורם או עשויה מחומר סינתטי. ממקמים את רקמת העצם במקום בו יש צורך בהגדלה. השתל עשוי להיות מאובטח למקומו באמצעות ברגים או בצורה אחרת, ורקמת העצם של המטופל עצמו תצמח בסופו של דבר לתוך חומר ההשתלה ותתמזג איתו.

צוות המרפאה.
יתרונות השתלת עצם
בכל מקרה של השתלת עצם, בין אם כדי להניח בה שתלים, או עקב סיבות אחרות, יש לזה יתרונות שמשפרים את איכות החיים של המטופל:
השתלת עצם מאפשרת תפקוד משופר של הלסת והפה
השתלת עצם משפרת את מראה הפה על ידי שיקום קווי המתאר הטבעיים של הלסת
השתלת עצם מספקת בסיס חזק ויציב להשתלות שיניים
השתלת עצם מפחיתה את הסיכון לכשל בשתל ומבטיחה תוצאות ארוכות טווח
מתי יש צורך באוגמנטציה/השתלת עצם
מרכיב היסוד בתהליך השתלת השיניים הוא השתל הדנטלי, אותו יש לקבע אל תוך עצם הלסת, שתספק לו את האחיזה הנדרשת לצורך קיבוע כתר השן במקומו. לאורך שנים ועם הגיל, הולכת מסת העצם בלסת ונשחקת, ובמקרים מסוימים אינה מספיקה עוד על מנת לספק לשתל את התמיכה הנדרשת לו.
במקרים אלה ניתן לעשות שימוש בשתלים מיוחדים, המותאמים למסת עצם פחותה, אך גם ליכולת זו יש גבול, וכאשר מסת העצם אינה מספיקה ליישום אף אחד מן הפתרונות הקיימים, יש צורך בביצוע השתלת עצם.
לפניכם כמה מצבים שבהם יהיה לנו צורך באוגמנטציה:
- מיקום שתלים דנטליים: שתלים דנטליים משמשים להחלפת שיניים חסרות, והם דורשים כמות מסוימת של רקמת עצם בריאה בלסת לתמיכה. אם אין מספיק רקמת עצם, ייתכן שיהיה צורך בהגדלת עצם כדי ליצור בסיס חזק לשתל.
- מחלות חניכיים: מחלת חניכיים מתקדמת עלולה לגרום לאובדן רקמת העצם סביב השיניים, מה שמוביל לשיניים רפויות או אפילו לאובדן שיניים. במקרים מסוימים ייתכן שיהיה צורך בהגדלת עצם כדי להחליף את רקמת העצם האבודה ולמנוע אובדן שיניים נוסף.
- טראומה: טראומה לפנים או ללסת יכולה לגרום לאובדן רקמת העצם בפה. ייתכן שיהיה צורך בהגדלת עצם כדי להחליף את הרקמה האבודה ולהחזיר אותה לתפקוד תקין.
- פגמים מולדים: יש אנשים שנולדים עם פגמים מולדים המשפיעים על התפתחות הלסתות והשיניים שלהם. ייתכן שיהיה צורך בהגדלת עצם כדי לתקן פגמים אלו ולשפר את המראה הכללי ותפקוד הפה.
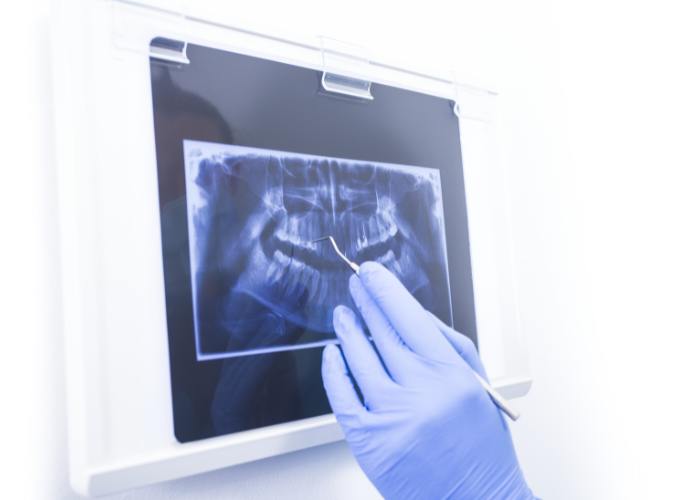
האם ניתן לבצע השתלת שיניים כאשר קיים מחסור במסת עצם בלסת?
השתלת שיניים היא אחת הפרוצדורות הרפואיות המוצלחות ביותר בענף רפואת השיניים ובענף הרפואה בכלל, ובטווח של שנים לא רבות, הצליח הענף לפתח שורה של פתרונות המיועדים להעמיד לרשות כל אדם את האפשרות להשתיל שיניים, גם כאשר תנאי הבסיס אינם תומכים לכאורה בביצוע ההליך.
שני הפתרונות השכיחים ביותר בהיבט זה, הם השתלת עצם והרמת סינוס, וכיום מדובר בהליכים שעבורם פותחו מספר דורות של פתרונות טכנולוגיים, המאפשרים רמת הצלחה מן הגבוהות בענף הרפואה כולו.
כיצד מבוצעת השתלת העצם?
את העצם המושתלת, נוטל הרופא בעדיפות ראשונה, מהמטופל עצמו ומהאזור הסמוך ביותר האפשרי לאזור ההשתלה, וזאת על מנת להבטיח התאמה גנטית ומבנית מקסימלית.
נטילת העצם מתבצעת על ידי גירוד של שבבי עצם מהלסת, או על ידי נטילת מקטע עצם קטן בשלמותו. לאחר השגת הכמות הנדרשת של מסת עצם להשתלה, מבצע הרופא חדירה אל מתחת לחניכיים, ומחדיר את מסת העצם הנדרשת.
השתלת עצם בלסת העליונה מול תחתונה
הליך של השתלת העצם במיטבו מתבסס על הכנה מדוקדקת ועל התאמה של שיטת ההשתלה לאזור הספציפי שבו צריך למקם את השתל או השתלים. ההבדלים בין הלסת העליונה לבין זו התחתונה משפיעים באופן משמעותי על בחירת שיטת הטיפול כמו גם על תהליך ההחלמה. השתלת עצם בלסת ככלל נועדה לאפשר שיקום דנטלי והחזרת יכולת הלעיסה גם במקרים של חוסר עצם, בין אם כתוצאה מאובדן שיניים שלא טופל לאורך זמן ובין אם בשל מחלות חניכיים פגיעה מתאונה. יש לציין את התהליך צריך להתאים היטב למבנה הלסת אצל המטופלים, תוך התחשבות במאפיינים הפיזיולוגיים הייחודיים.
ניתן לתאר כמה מההבדלים העיקרים בין השתלת עצם בלסת העליונה אל מול השתלה בלסת התחתונה כך:
| השתלת עצם בלסת תחתונה | השתלת עצם בלסת עליונה |
|---|---|
| מבנה עצם לרוב צפוף יותר ומאפשר השגת יציבות טובה | בשל הסמיכות של חלל הסינוס המקסילרי יש אפשרות שתידרש הרמת סינוס |
| סיכון גבוה יותר לפגיעה בעצב התחתון בלסת | זרימת דם מוגברת בלסת העליונה ביחס לתחתונה מסייעת בהחלמה מהירה |
| תהליך החלמה איטי יותר עקב צפיפות העצם | עצם הלסת העליונה בעלת מבנה יותר ספוגי ועל כן העצם המושתלת משתלבת עם העצם הטבעית ביתר קלות |
| יש פחות גמישות בזוויות ההשתלה בשל אופי מבנה הלסת | גמישות רבה יותר בבחירת זוויות ההשתלה |
טכניקות שונות להשתלת עצם
ישנן מספר טכניקות פופולריות להשתלת עצם בפה:
- חידוש עצם בצורה מוכוונת (GBR) – טכניקה זו כוללת הנחה של מעין "רשת מגן" מעל מקום השתלת העצם כדי למנוע כניסת רקמה רכה לאזור, ולאפשר לרקמת העצם החדשה לצמוח. ניתן להשתמש ב-GBR בשילוב עם חומרים שונים להשתלת עצם, לרבות השתלות אוטוגניות, אלוגרפט, קסנוגרפט וסינטטי. לטכניקה זו אחוזי הצלחה גבוהים. זהו הליך זעיר פולשני שניתן לבצע במרפאת שיניים בהרדמה מקומית, מה שהופך אותו לאופציה בטוחה ויעילה עבור מטופלים רבים.
- פיצול עצם – טכניקה זו כוללת ביצוע חתך מדויק בעצם, ולאחר מכן שימוש במכשירים מיוחדים כדי להרחיב בהדרגה את החתך, מה שמאפשר לפזר את העצם. לאחר פיצול העצם ניתן להניח חומר עצם בחלל החדש שנוצר כדי לקדם צמיחת עצם חדשה. טכניקה זו משמשת לעתים קרובות במקרים בהם רקמת העצם הזמינה היא צרה או דקה מאד.
- הגדלת בלוק עצם – טכניקה זו כוללת הנחת גוש של חומר עצם על המקום בו יש צורך בהגדלה. לאחר שבלוק העצם נמצא במקומו, הוא מאובטח באמצעות ברגים או סיכות, וניתן להניח מגן מעל המקום כדי לתמוך בצמיחת רקמת עצם חדשה. לטכניקה זו אחוזי הצלחה גבוהים וניתן להשתמש בה לטיפול במגוון רחב של מצבי שיניים, לרבות איבוד עצם חמור עקב פציעה, טראומה או מחלה. הגדלת בלוק עצם היא הליך פולשני יותר מטכניקות השתלת עצם אחרות ודורשת זמן התאוששות ארוך יותר.
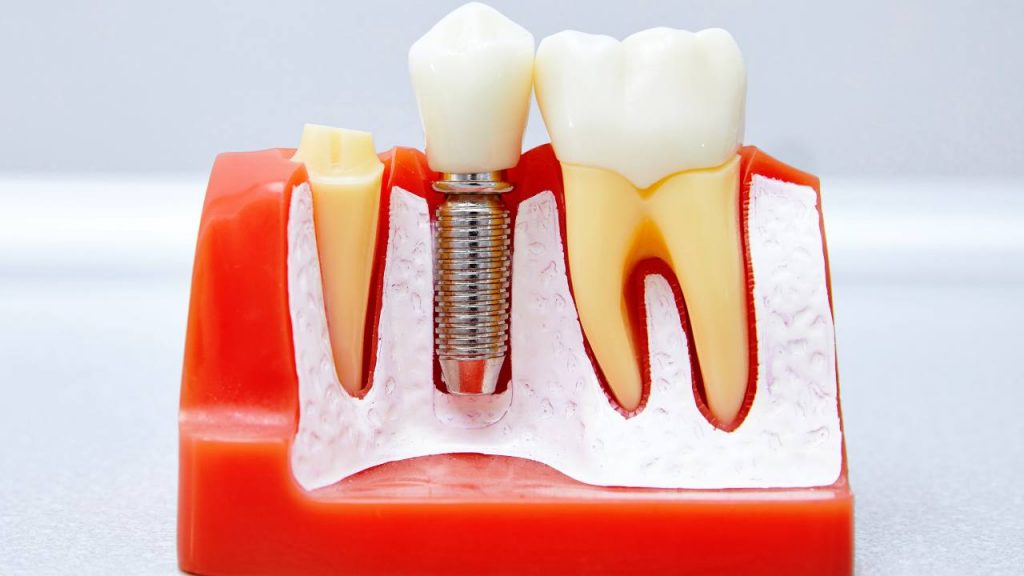
ישנם מספר סוגי מקורות מהן ניתן לקבל חומר עצם:
- עצם אוטוגנית: קצירת רקמת עצם מאזור אחר בגוף המטופל, כגון הסנטר או הירך, והשתלתה למקום בו יש צורך בהגדלה. להשתלות עצם אוטוגניות אחוזי הצלחה גבוהים והן אינן נושאות בסיכון של דחייה או זיהום, אך עלולות להיספג במהירות.
- עצם אלוגנית: רקמת עצם המתקבלת מתורם, אשר מוסרים ממנה כל החלקים האורגניים כדי למנוע גורמי זיהום פוטנציאליים.
- עצם קסנוגנית: רקמת עצם המתקבלת ממקור בעלי חיים (בדרך כלל פרות או חזירים), שעברה עיבוד כדי להסיר ממנה חלקים אורגניים.
- עצם סינתטית: עצם הבנויה מחומרים מלאכותיים, כגון סידן פוספט או הידרוקסיאפטיט, ליצירת פיגום התומך בצמיחת רקמת עצם חדשה. השתלות עצם סינתטיות משמשות לעתים קרובות בשילוב עם חומרי השתלה אחרים כדי לספק תמיכה נוספת.
שלב אחרי שלב להשתלת עצם
- הנחיות טרום ניתוח: ניתוח השתלת עצם הוא הליך כירורגי לכל דבר. לפני ההליך המטופל יקבל הנחיות מדויקות – לפי מצבו הרפואי – כיצד להתכונן לניתוח. זה עשוי לכלול צום, הימנעות מתרופות מסוימות כמו אספירין, תרופות מבוססות סטרואידים ואחרות. בכל מקרה מומלץ לדאוג להסעה אל המרפאה וממנה או להשתמש במונית ולא לנהוג.
- הליך ניתוחי:
- הרדמה: לפני תחילת ההליך, המטופל יקבל הרדמה מקומית כדי לאלחש את האזור בו תונח השתלת העצם. במקרים מסוימים זו תהיה הרדמה כללית.
- חתך: רופא השיניים יבצע חתך בחניכיים כדי לגשת לרקמת העצם שמתחתיה.
- הנחת חומר העצם: חומר השתלת העצם מונח במקום בו יש צורך בהגדלת עצם. השתלת העצם מאובטחת למקומה באמצעות פינים – ברגים או דבק רפואי (צמנט כירורגי). בחלק מהטכניקות מניחים מעין קרום מגן, ממברנה מיוחדת מעל מקום ההשתלה, כדי לסייע בצמיחת רקמת עצם חדשה.
- תפר: לאחר הנחת חומר ההשתלה רופא השיניים יתפור את מקום החתך כדי לקדם ריפוי ולמנוע זיהום.
- טיפול לאחר ניתוח:
- החלמה: לאחר השלמת ההליך, המטופל יהיה במעקב כדי לוודא שהוא יציב וער. לאחר מכן המטופל ישוחרר עם הנחיות לטיפול בבית.
- טיפול בכאב: כאב ואי נוחות שכיחים לאחר ניתוח השתלת עצם. המטופל יקבל הנחיות כיצד לטפל בכאב, אשר עשוי לכלול טיפול תרופתי ו/או קומפרסים קרים.
- פגישות מעקב: המטופל יצטרך להגיע לפגישות מעקב, כולל צילומי רנטגן, כדי לעקוב אחר תהליך הריפוי.
- היגיינת הפה: חשוב לשמור על היגיינת פה טובה לאחר ניתוח השתלת עצם. על המטופל להימנע מצחצוח מקום הניתוח בימים הראשונים ובמקום זאת לשטוף את הפה עם תמיסת מלח או מי פה שנקבעו.
- דיאטה: ייתכן שהמטופל יצטרך להקפיד על דיאטת מזון רך למשך תקופה לאחר הניתוח, כדי להימנע מהפעלת לחץ על מקום ההשתלה.
השלבים המדויקים של הליך השתלת העצם עשויים להשתנות בהתאם לסוג ההשתלה, מידת אובדן העצם וגורמים נוספים ספציפיים לכל מטופל. רופא שיניים יספק הנחיות מפורטות ויענה על כל שאלה כדי להבטיח שהמטופל מוכן לחלוטין להליך ולטיפול שלאחר הניתוח.

מהן הבדיקות הנדרשות לבירור הצורך בפרוצדורות אלה?
כיום קיימות שורה של טכנולוגיות, המאפשרות לרופא לקבל תמונה טובה לגבי מסת העצם באזור ההשתלה המיועדת. טכנולוגיות אלה מבוססות על צילומי רנטגן לשיניים, צילומי סי.טי מסורתיים וצילומי סי.טי מיוחדים. ככלל, השתלת שיניים ממוחשבת היא טכניקת ההשתלה המתקדמת ביותר, ובמסגרתה יכול הרופא לקבל תמונה מלאה ומדויקת על מבנה הלסת ומסת העצם בחלקים השונים של הלסת, וזאת באמצעות צילומי סי.טי. ייחודיים אותם יודעת המערכת הממוחשבת לנתח בצורה אוטומטית ועצמאית. יחד עם זאת, גם טכניקות הצילום המסורתיות יכולות להעניק לרופא את התמונה הנדרשת סביב מסת העצם באזור ההשתלה.
תופעות לוואי וסיכונים אפשריים בהשתלת עצם
השתלת עצם היא מטבעה הליך כירורגי ובתור שכזה, עשוי להיות מלווה עם תופעות לוואי אפשריות. למשל ישנה אפשרות לזיהום, עשויים להיות מצבים של דחיית העצם לאחר ההשתלה, לעיתים ספיגה מוגברת של העצם המושתלת. עם זאת יש להדגיש כי תחת ידיים מקצועיות של רופא המנוסה בהשתלות שיניים ובמרפאה שבה נעזרים בטכניקות חדישות, שיעור ההצלחה גבוה מאוד ותופעות הלוואי קלות יחסית וזמניות.
האם יש צורך להמתין בין ביצוע השתלת עצם ובין השתלת השיניים?
שאלה זו מתייחסת הן למקרה של השתלת עצם והן למקרה של הרמת סינוס. בשני המקרים, קיימת האפשרות להשלים את המהלך של השתלת העצם והתקנת השתל הדנטלי במקומו במהלך טיפול אחד ויחיד.
יחד עם זאת, הרכבת הכתר הקבוע על גבי השתל הדנטלי תתבצע בדרך כלל לאחר תקופת הסתגלות של 3-6 חודשים, במהלכם אמור השתל לעבור אינטגרציה עם עצם הלסת, ולהתקבע במקומו. בתקופת ביניים זו, ניתן להרכיב כתר זמני למטרות אסתטיקה ויכולת לעיסה ואכילה אצל המטופל.
למי מומלץ לעבור השתלת עצם?
השתלת עצם מומלצת לאנשים הזקוקים לרקמת עצם נוספת לשם תמיכה בשתלים דנטליים או לשיפור הבריאות הכללית והתפקוד של הפה כמו למשל:
- לאנשים עם אובדן שיניים המעוניינים בשתלים דנטליים להחלפת השיניים החסרות, אך סובלים מאובדן עצם.
- לאנשים הסובלים ממחלת חניכיים מתקדמת שגרמה לאובדן עצם סביב השיניים שלהם.
- לאנשים שחוו טראומה לפנים או ללסת ואיבדו רקמת עצם כתוצאה מכך.
- לאנשים שיש להם פגמים מולדים המשפיעים על התפתחות הלסתות והשיניים שלהם.
- לאנשים שהוסר להם גידול או ציסטה מעצם הלסת וזקוקים לשחזור.
מהם שיעורי ההצלחה?
עצם הלסת נחשבת כבעלת כושר קליטה טוב, ושיעורי ההצלחה של השתלות עצם הם גבוהים – כ-95%.
אך חשוב לזכור שהשתלת עצם היא הליך כירורגי שבצידו ישנם גם סיכונים כמו: זיהומים, אי קליטה של העצם המושתלת, סיבוכים אצל מטופלים הסובלים ממחלות כרוניות או התקבעות לקויה של חומר ההשתלה. לכן חשוב מאוד לעבור את ההליך אצל רופא שיניים מומחה בעל מוניטין וניסיון בהשתלות עצם.
למה לבחור בהשתלת עצם במרפאת ד"ר מאיר ממרייב?
במרפאה שבניהולו של ד"ר ממרייב כל השתלת עצם מתוכננת בשיטה המתקדמת, עם הדמיה דיגיטלית ותלת ממדית. כך ניתן להשלים תכנון מדויק של השתלת העצם עם אפשרות לזהות מבעוד מועד את הנקודות המאתגרות או המיוחדות שצריך להיערך אליהן. זו הדרך לתכנן את ההליך באופן המיטבי, כלומר באופן שמאפשר להשיג תוצאות מיטביות ולהבטיח תהליך החלמה מהיר יותר.
ד"ר ממרייב וצוותו בעלי ניסיון עשיר בהשתלות עצם, שימוש בסוגי שתלים מתקדמים בשיתוף מעבדות העצם המובילות והטמעת טכניקות כירורגיות מצוינות. הניסיון הרב בביצוע השתלות שיניים והשתלות עצם מסוגים שונים בד בבד עם ליווי המטופלים בזמן ההחלמה, מסייעים להשיג תוצאות אופטימליות.
שאלות ותשובות נפוצות
כל כמה זמן יש לבדוק את השתלים לאחר השתלת עצם?
לאחר השתלת עצם רצוי להגיע לביקורת כעבור כשבוע. לאחר מכן עוד ביקורת כעבור כחודש ולאחר מכן בדיקות תקופתיות בכל כשלושה או ארבעה חודשים. תדירות זו של בדיקות מאפשרת התרשמות נאותה מתהליך ההחלמה של העצם המושתלת והתאמתה לקראת השתלת השיניים. לאחר השלמת תהליך ההחלמה רצוי להגיע לביקורת שנתית שבה הרופא בודק את שלמות השתלים, יציבותם ומצב העצם.
איך מתבצעת השתלת עצם במקרה של מחלת חניכיים כרונית?
במקרים שבהם המטופלים מאובחנים עם מחלת חניכיים כרונית, תהליך השתלת העצם מחייב טיפול יסודי במחלת החניכיים בטרם ההשתלה. ראשית מבצעים טיפול חניכיים שמתמקד בדלקת ובזיהום. רק לאחר מכן ניתן להמשיך. ניתן לבצע השתלת עצם בטכניקות מיוחדות שתומכות בהתחדשות הרקמות על בסיס השתלת העצם. המטרה היא לגרות ולעודד את צמיחת העצם. נציין כי המעקב אחר המטופל במקרים אלו הוא הדוק וצמוד אף יותר.
מתי מומלץ לבצע השתלת עצם בו זמנית עם עקירת שן?
השתלת עצם בד בבד עם עקירת שן (השתלה מיידית) מומלצת כאשר אזור העקירה נקי מזיהום. כמו כן באזור זה העצם המקיפה את השן שצפויה להיעקר תאובחן במצב טוב יחסית. היתרון המשמעותי של גישה מיידית מסוג זה הוא שימור מיטבי של נפח העצם וקיצור משמעותי של זמן הטיפול. עם זאת כמובן שההחלטה על השתלה יחד עם עקירה מתקבלת רק לאחר בדיקה מקיפה של הרופא את מצב העצם, הלסת, מצב החניכיים, בריאות כללית ומחלות רקע. אם מזהים זיהום או אובדן עצם משמעותי, לרוב יש צורך בתקופת החלמה נוספת בין מועד העקירה לבין השתלת העצם.